Venenmittel
- Autor(en): Peter Ritzmann
- Reviewer: Linus Biland, Luisa Fabro Reich, Anders J. Leu
- pharma-kritik-Jahrgang 22
, Nummer 07, PK302
Redaktionsschluss: 10. November 2000
DOI: https://doi.org/10.37667/pk.2000.302 - PDF-Download der Printversion dieser pharma-kritik Nummer
Update
Die Venenmittel gehören zu den Medikamenten, die in der medizinischen Literatur wenig besprochen, aber bei Arzneimittel-Verschreibenden wie auch bei Laien aktiv beworben werden. Eine Übersicht in der pharma-kritik zum Thema "Orale Venenpharmaka" kam 1986 zum Schluss, dass die vorliegenden Studien problematisch seien und der klinische Nutzen von Venenpharmaka gesamthaft nicht genügend dokumentiert sei.(1) Heute, 14 Jahre später, stehen uns noch weitgehend die gleichen Substanzen zur Verfügung. Ziel der aktuellen Nummer ist in erster Linie, den heutigen Stand der klinischen Dokumentation der Venenmittel zu sichten. Hauptsächlichstes Einsatzgebiet der hier besprochenen Medikamente sind sogenannte "venöse Beinbeschwerden", worunter Schmerzen, Schwere- und Spannungsgefühl, Müdigkeit und Muskelkrämpfe vorwiegend im Unterschenkel und Knöchelbereich verstanden werden. Weil solche Störungen auch ohne objektive Zeichen einer venösen Dysfunktion auftreten können, ist ihre venöse Genese in der Praxis häufig Spekulation. Auch Varizen allein korrelieren schlecht mit dem Auftreten von Beschwerden. Eine chronische venöse Insuffizienz wird klinisch diagnostiziert und entsprechend dem Vorhandensein von Ödemen, dilatierten subkutanen Venen, Veränderungen der Hauttrophik und Hautdefekten in Schweregrade eingeteilt. Die Veränderungen sind Folge der venösen Stase. Ursache der chronischen venösen Insuffizienz ist entweder eine durchgemachte tiefe Beinvenenthrombose mit Obstruktion und/oder Insuffizienz des tiefen Venensystems oder aber eine Klappeninsuffizienz im Rahmen einer primären Varikose.
Als Mittel der ersten Wahl bei der Behandlung der chronischen venösen Insuffizienz gilt die Kompressionstherapie. Mit dem Druck von aussen wird der venösen Stase entgegengewirkt. Gut belegt ist, dass mit der Verwendung von Unterschenkel-Kompressionsstrümpfen das Risiko für ein postthrombotisches Syndrom nach einer tiefen Beinvenenthrombose verringert wird. Der Nutzen bei Ödemen anderer Genese ist weniger gut untersucht. Empfohlen werden je nach Schweregrad der Störung Unterschenkel-Kompressionsstrümpfe der Kompressionsklasse 2 (Knöcheldruck etwa 30 mmHg) oder seltener der Klasse 3 (Knöcheldruck etwa 40 mmHg). Damit sie möglichst gut sitzen, sollen die Strümpfe morgens und bei Ödemen erst nach Vorbehandlung mit Bandagen und eventuell Diuretika angepasst werden. Häufigstes Problem bei der Kompressionstherapie ist der Widerwillen gegen das Tragen der als störend empfundenen Strümpfe. Vor allem in der warmen Jahreszeit sind viele Leute nur ungenügend für ein konsequentes Tragen zu motivieren. Als Komplikationen können sehr selten Drucknekrosen auftreten, weshalb die Kompressionstherapie bei schwerer arterieller Durchblutungsstörung als kontraindiziert gilt.(2)
Für keines der hier unter dem Titel "Venenmittel" besprochenen Medikamente konnte eine Beeinflussung des Verlaufes einer chronischen venösen Insuffizienz nachgewiesen werden. Die kontrollierten klinischen Studien konzentrieren sich auf die Beeinflussung von Symptomen und Befunden wie beispielsweise Spannungsgefühl oder Beinvolumina. Daneben existieren einzelne Studien zum Einsatz bei der Behandlung von venösen Ulzera und bei oberflächlichen Thrombophlebitiden. Bei der Behandlung von Thrombosen des tiefen Venensystems haben sie keinen Platz. Andere bei einzelnen Mitteln angegebene Indikationen wie z.B. Lymphödeme, Hämorrhoidalbeschwerden oder Mikroangiopathien können hier aus Platzgründen nicht besprochen werden, ebensowenig wie Präparate, welche nicht auf der Spezialitätenliste des Bundesamtes für Sozialversicherung geführt werden.
Rosskastanienextrakte
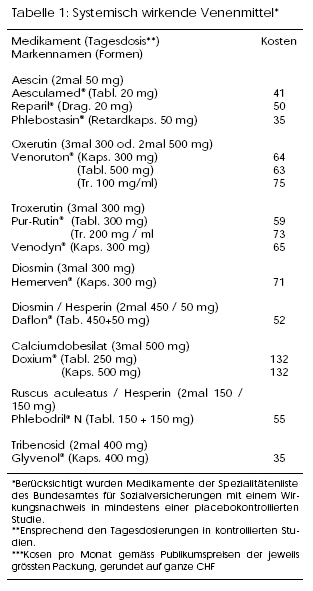
Mehrere orale und lokale Venenmittel enthalten Extrakte aus Rosskastanien (Aesculus hippocastanum). Als aktive Komponente gelten Triterpen-Glykoside, welche als Aescin standardisiert zubereitet werden (orale Monopräparate Aesculamed®, Reparil® und Phlebostasin®). Als mögliche Wirkungsmechanismen wurden experimentell eine Tonisierung der Venen, eine Reduktion der Gefässpermeabilität und eine Hemmung der Leukozyten-Aktivierung in den betroffenen Körperregionen nachgewiesen.(3)
Publikationen zu Resorption, Bioverfügbarkeit und Metabolismus beim Menschen sind nicht vorhanden.
Die Wirksamkeit von Rosskastanienextrakten bei der Behandlung der chronischen venösen Insuffizienz wurde in mehreren kontrollierten Studien geprüft. In einer wichtigeren neueren Studie wurde die Wirksamkeit nicht nur mit Placebo, sondern auch mit einer Kompressionsbehandlung verglichen. 240 Personen wurden randomisiert für eine 12wöchige Behandlung mit Aescin (2 mal täglich 50 mg p.o.), Placebo oder individuell angepassten Kompressionsstrümpfen der Klasse 2. Das Volumen des stärker betroffenen Beines stieg in der Placebogruppe noch leicht an. Im Vergleich dazu nahm es in beiden aktiven Behandlungsgruppen signifikant ab. Die Kompressionsbehandlung führte zu einer schnelleren Abnahme, am Ende der 12wöchigen Behandlung war das Ausmass der Reduktion in der Medikamentengruppe aber vergleichbar (minus 44 ml gegenüber minus 47 ml).(4)
Die verfügbaren randomisierten Studien mit Rosskastanienextrakten bei chronischer venöser Insuffizienz wurden 1998 in einer systematischen Übersicht zusammengefasst. Dabei zeigten acht Studien mit oralen Aescinpräparaten signifikante Verminderungen von Beinvolumen, Knöchelumfang oder Symptomen (Wadenkrämpfe, Schmerzen, Müdigkeit, Pruritus) gegenüber Placebo. Wie die Autoren selbst festhalten, haben alle Studien gewisse Schwächen und das Risiko eines "publication bias" ist bei alternativmedizinischen Studien besonders gross. Aufgrund der publizierten Studien wird der Nutzen von Rosskastanienextrakten deshalb möglicherweise überschätzt. Drei Studien, in denen Rosskastanienextrakte mit Hydroxyethylrutosiden verglichen wurden, konnten keine signifikanten Unterschiede in der Wirksamkeit zu Tage fördern. Vergleichsstudien mit anderen Behandlungen liegen nicht vor. (5)
In den Studien werden Pruritus, Nausea und andere gastrointestinale Symptome, Kopfschmerzen und Unruhe als häufigste unerwünschte Wirkungen angegeben. Diese waren insgesamt etwa gleich häufig wie unter Placebo. Die Datenbasis, auf die sich eine Aussage über die Verträglichkeit stützen muss, ist aber relativ schmal. Noch schlechter abschätzen lässt sich bisher das Interaktionspotential von Rosskastanienextrakten.
Rutoside
Rutoside gehören zu den Flavonoiden, gelben Pigmenten mit einer Benzopyron-Ringstruktur, die in verschiedenen Pflanzen vorkommen. Unter Versuchsbedingungen reduzieren sie die kapilläre Filtration und verbessern die mikrovaskuläre Perfusion, möglicherweise über eine Hemmung der Erythrozytenaggregation. Auch antioxidative Eigenschaften und eine Affinität zur Venenwand wurden nachgewiesen. Zu medizinischen Zwecken am häufigsten verwendet werden Hydroxyethylrutoside, semisynthetische Abkömmlinge von Rutin. Die gebräuchlichste Mixtur wird als Oxerutin (Venoruton®), eine einzelne Fraktion daraus als Troxerutin (Pur-Rutin®, Venodyn®) bezeichnet. Die Resorption von Oxerutin aus dem Magen-Darm-Trakt ist mit etwa 10% relativ gering. Die terminale Plasma-Halbwertszeit wird mit 10 bis 25 Stunden angegeben. Wahrscheinlich werden die Rutoside hepatisch metabolisiert, Genaueres dazu ist aber nicht bekannt. Oxerutin wird neben oralen Applikationsformen auch zur lokalen Behandlung angeboten.(6)
Die Wirksamkeit von Oxerutin wurde in verschiedenen Studien bei Personen mit einer chronischen venösen Insuffizienz untersucht. In einer der neueren Arbeiten wurden beispielsweise 133 Patientinnen mit einer chronischen venösen Insuffizienz Grad II (Ödem, Phlebektasien und leichte Hautveränderungen) mit Kompressionsstrümpfen Klasse 2 behandelt. Zusätzlich erhielten sie doppelblind für 12 Wochen Oxerutin (2mal täglich 500 mg) oder Placebo. In der aktiv behandelten Gruppe nahmen die Beinvolumina signifikant stärker ab als in der Placebogruppe (minus 64 ml gegenüber minus 33 ml). Bei den Symptomen (schwere, müde Beine, Spannungsgefühl, Kribbelgefühl) liess sich kein dauerhafter Unterschied beobachten.(7) Mehrere ältere Studien zeigten signifikant grössere Verminderungen von Ödemen, Schmerzen, Wadenkrämpfen oder schweren und unruhigen Beinen unter Hydroxyethylrutosiden im Vergleich mit Placebo.(8) In einem Therapievergleich verschiedener galenischer Zubereitungen (Filmtabletten, Kapseln, wässerige Lösungen) waren alle Oxerutin-Päparate in ihrer Wirksamkeit miteinander vergleichbar und Placebo überlegen.(9) Hingegen nahmen in einer Mini-Studie bei 12 Patientinnen die Beinvolumina unter 900 mg Troxerutin täglich weniger stark ab als unter der gleichen Dosis Oxerutin.(10)
Wenig überzeugend sind die Resultate bei der Behandlung von venösen Ulzera. Einzelne Studien zeigten zwar eine grössere Abheilungsrate gegenüber Placebo, eine statistische Signifikanz wurde aber nicht erreicht.(6) Negativ war auch das Resultat einer Studie bei 120 Personen, in der Oxerutin zur Rezidivprophylaxe nach dem Abheilen eines Ulkus eingesetzt wurde. Innerhalb von 3 Monaten traten unter Placebo in 32% Rezidive auf, unter Oxerutin in 34%.(11)
In den 70er Jahren wurden Hydroxyethylrutoside auch bei schwangeren Frauen mit Varizen und venösen Beschwerden untersucht. Dabei konnte in einer placebokontrollierten Studie bei 69 Frauen eine signifikante Wirkung auf Symptome (vor allem schwere/müde Beine und Wadenkrämpfe) und die Knöchelumfänge beobachtet werden.(12)
Diosmin, Hesperidin
Wie die Rutoside zählen Diosmin und Hesperidin zu den Flavonoiden. Beide kommen hauptsächlich in Zitrusfrüchten vor. Diosmin ist als orales Monopräparat (Hemerven®) und als Kombinationspräparat von mikronisiertem Diosmin und Hesperidin (Daflon® 500) erhältlich. Ähnlich wie Aescin und Hydroxyethylrutoside bewirkt Diosmin unter Versuchsbedingungen eine Zunahme des Venentonus und eine verminderte kapilläre Permeabilität und verfügt über antioxidative Eigenschaften. Die Substanz interferiert mit dem Prostaglandinstoffwechsel und hemmt die Adhäsion von Leukozyten an der Gefässwand.(3)
Die Resorptionsrate von Diosmin beim Menschen ist nicht bekannt. Mikronisierte Präparate werden im Tierversuch besser resorbiert als nicht-mikronisierte. Diosmin wird mit einer Halbwertszeit von 11 Stunden aus dem Plasma eliminiert. Die Ausscheidung erfolgt initial über den Urin, später hauptsächlich über die Faeces in Form verschiedener Metaboliten. Genaueres über den Metabolismus ist aber nicht bekannt.(13)
Die Wirksamkeit eines mikronisierten Diosmin/Hesperidin-Präparates wurde in mehreren placebokontrollierten Studien bei Personen mit chronischer venöser Insuffizienz untersucht. Die Resultate von drei dieser Studien zeigten zusammengenommen eine signifikante Abnahme der Knöchelumfänge und der Beschwerden bei 183 Personen.(14) In einer anderen Studie bei 104 Personen wurden drei verschiedene Dosierungen des gleichen Präparates (1-, 2- oder 4mal 450/50 mg täglich) verglichen. Dabei wurden Ödeme und Symptome in allen Gruppen in ähnlichem Ausmass vermindert.(15) Dass keine Dosisabhängigkeit gezeigt werden konnte, steht in einem gewissen Widerspruch zu einer anderen Doppelblindstudie, in der ein mikronisiertes Präparat mit Diosmin/Hesperidin (2 mal 450/50 mg täglich) wirksamer erschien als ein nicht-mikronisiertes Diosmin (2 mal 500 mg). In der ersten Gruppe wurden über die Behandlungsdauer von 60 Tagen die Knöchelumfänge stärker vermindert und sowohl die behandelnden Ärzte als auch die Behandelten selbst (Zufriedenheit 95% gegenüber 80%) beurteilten das mikronisierte Präparat als wirksamer.(16)
Auch als Adjuvans zur Kompressionstherapie bei venösem Beinulkus wurde Diosmin/Hesperidin (2 mal täglich 450/50 mg) mit Placebo verglichen. In einer Studie bei 105 Personen war die Abheilungsrate in der aktiv behandelten Gruppe zwar grösser, der Unterschied aber nur signifikant in der Untergruppe mit Hautdefekten von weniger als 10 cm Durchmesser (32% gegenüber 13% nach 2 Monaten Behandlung).(17)
Calciumdobesilat
Calciumdobesilat (Doxium®) ist ein Benzensulfonat, eine synthetische Substanz. Unter Versuchsbedingungen vermindert Calciumdobesilat die kapilläre Permeabilität und die Blutviskosität und hemmt die Thrombozytenaggregation. Bei oraler Einnahme werden maximale Plasmakonzentrationen nach 6 Stunden erreicht. Die Substanz wird zu 90% unverändert im Urin ausgeschieden. Die Plasmahalbwertszeit beträgt 5 Stunden.(1)
In einer Schweizer Studie wurden in 15 Praxen 225 Personen mit einer chronischen venösen Insuffizienz Grad I und II untersucht. Sie erhielten für 4 Wochen doppelblind Calciumdobesilat (3mal täglich 500 mg) oder Placebo. In einer "per protocol"-Analyse nahmen Knöchel- und Wadenumfang signifikant stärker ab (Volumenreduktion von 3,8% gegenüber 1,2%). Auch die Beschwerden (Schmerzen, Muskelkrämpfe, schwere und unruhige Beine, Parästhesien) wurden stärker gebessert.(18)
Unerwünschte Wirkungen waren in der zitierten Studie ähnlich häufig wie unter Placebo. 5% der Behandlungen wurden vor allem wegen gastrointestinalen Beschwerden abgebrochen (gegenüber 2%). Ausserdem wurden in Studien auch Hautreaktionen, Fieber und Gelenkschmerzen beobachtet. Schwerer wiegen Agranulozytosen, die unter Behandlung mit Calciumdobesilat auftreten können. Die Herstellerfirma rechnet mit einer Inzidenz von einem Fall auf 3 Millionen Behandelte. Sie empfiehlt die Kontrolle des Blutbildes bei Anzeichen von Infektionen. Bei Niereninsuffizienz soll die Dosis reduziert werden. Studien zur Anwendung in der Schwangerschaft fehlen. Interaktionen sind keine bekannt.
Andere systemisch wirkende Mittel
Auf der Spezialitätenliste des Bundesamtes für Sozialversicherungen werden ausser den bisher genannten noch vier weitere Präparate als orale Venenmittel geführt. Eine Kombination von Mäusedornextract (Ruscus aculeatus) und Hesperidin wird unter dem Namen Phlebodril® N vermarktet. Es gibt keine kontrollierten Studien mit klinischen Endpunkten mit diesem Präparat. Eine Behandlung mit einem Ruscus-Präparat, welches neben Hesperidin auch noch Vitamin C enthält, wurde in einer Studie bei 60 Personen mit chronischer venöser Insuffizienz Grad I bis II mit Placebo verglichen. Nach 60 Tagen fand sich ein signifikanter Unterschied bezüglich Spannungsgefühl, schweren Beinen und anderen Symptomen. Auch die Knöchelumfänge waren leicht zurückgegangen.(19) Für Tribenosid (Glyvenol®) wurde in einer einzigen placebokotrollierten Studie bei 20 Personen mit Varikosis eine Verbesserung von Beinbeschwerden gezeigt.(1) Neuere Sudien fehlen. Zur Wirkung von Naftazon (Mediaven®) und von Myrtocyan (Myrtaven®, einem Extrakt aus Heidelbeeren) sind keine veröffentlichten kontrollierten Studien auffindbar. Vor allem in Kombinationspräparaten wurden auch Mutterkornalkaloide wie Dihydroergotamin (z.B. Dihydergot®) als Venentonika eingesetzt. Ein Nutzen ist aber unter kontrollierten Bedingungen ungenügend dokumentiert und die Risiken einer Dauerbehandlung vergleichsweise hoch (Ergotismus).(1)
Venenmittel für den externen Gebrauch
Kontrollierte klinische Studien mit extern applizierten Venenmitteln sind rar. Belegt werden konnte, dass oberflächliche Thrombophlebitiden auf eine Behandlung mit einem Heparin- oder Heparinoid-Präparat (z.B. HepaGel®, Hemeran®, Hirudoid®) ansprechen.(21) Der Nutzen von Zusätzen wie Entzündungshemmern, Antipruriginosa oder Substanzen, die die Aufnahme durch die Haut verbessern sollen, ist nicht in kontrollierten Studien belegt. Hingegen ist die Kombination Calciumdobesilat 2%/Heparinoid 2% (Doxivenil®) in einer doppelblinden Vergleichsstudie mit einem Heparinoid-Gel verglichen worden. In der Studie, die heutigen Standards kaum noch genügen dürfte, wurde das Kombinationspräparat von den 92 Behandelten mit verschiedenen venösen Leiden als wirksamer eingestuft.(22)
Ein Gel mit 2% Hydroxyethylrutosiden (Venoruton® Gel) wurde in einer neuen placebokontrollierten Studie zur Vorbeugung von Beschwerden während eines längeren Fluges eingesetzt. Untersucht wurden 57 Personen, welche schon früher an venösen Beschwerden gelitten hatten, aber keine schwerere venöse Insuffizienz aufwiesen. Das Gel wurde bei Reiseantritt erstmals und dann alle 3 bis 4 Stunden eingerieben. In der Verumgruppe war die maximale Zunahme des Unterschenkelumfanges während des Fluges signifikant geringer. Desgleichen wurden weniger Schmerzen, Schwere- und Spannungsgefühl angegeben.(23)
Bei den unerwünschten Wirkungen von externen Venenmitteln stehen Kontaktekzeme an erster Stelle. Dies gilt natürlich nicht nur für verschreibungspflichtige Mittel, sondern auch für Salben und Cremen, welche aus der Drogerie oder von Angehörigen stammen. Bei Ekzemen an Beinen und Händen sollte immer daran gedacht werden. Weil die Gefahr einer Sensibilisierung besonders gross ist, wenn Externa in der Nähe von Hautdefekten angewendet werden, soll Patienten mit Beinulzera von der Applikation von Venensalben abgeraten werden.
Schlussfolgerungen
Der Nutzen von Venenmitteln nimmt sich insgesamt bescheiden aus und keines der Mittel beeinflusst den Verlauf der Erkrankung. Ihre Verschreibung drängt sich in der Praxis heute kaum auf. Für eine Reihe von oralen Venenmitteln kann ein symptomatischer Nutzen bei Beinbeschwerden im Rahmen einer chronischen venösen Insuffizienz als genügend dokumentiert gelten. Namentlich gilt dies für Rosskastanienextrakte, Hydroxyethylrutoside, Diosmin und Calciumdobesilat. Schwerere Nebenwirkungen sind mit Ausnahme von Calciumdobesilat bisher nicht bekannt geworden. Ein Handicap der aus der Phytotherapie übernommenen Medikamente sind ihre weitgehend unbekannten Stoffwechselwege im menschlichen Körper. Hier könnten bei Verwendung in der Praxis durchaus noch unliebsame Erfahrungen in Sachen Interaktionen gemacht werden, wie dies auch beim Johanniskraut-Extrakt der Fall war. Rechtfertigen lässt sich allenfalls eine zeitlich begrenzte Verabreichung von oralen Venenmitteln bei ungenügender Beeinflussung der Beschwerden durch eine Kompressionsbehandlung oder wenn eine solche nicht toleriert wird (z.B. in der warmen Jahreszeit). Bei einem venösen Beinulkus ist die adjuvante Behandlung mit ASS besser dokumentiert und viel billiger als diejenige mit Venenmitteln.
Literatur
- 1) Passweg J. pharma-kritik 1986; 8: 37-40
- 2) Ibrahim S. et al. Am Heart J 1996; 132: 856-60
- 3) Frick RW. Angiology 2000; 51: 197-205
- 4) Diehm C et al. Lancet 1996; 347: 292-4
- 5) Pittler MH, Ernst E. Arch Dermatol 1998; 134: 1356-60
- 6) Wadworth AN, Faulds D. Drugs 1992; 44: 1013-32
- 7) Unkauf M et al. Arzneimittelforschung 1996; 46: 478-82
- 8) Poynard T, Valterio C. Vasa 1994; 23: 244-50
- 9) Rehn D et al. Arzneimittelforschung 1996; 46: 488-92
- 10) Rehn D et al. Arzneimittelforschung 1993; 43: 1060-3
- 11) Wright DDI et al. Br J Surg 1991; 78: 1269-70
- 12) Young GL, Jewell D. Cochrane Database Syst Rev 2000;(2):CD001066
- 13) Hitzenberger G. Wien Med Wochenschr 1997; 147: 409-12
- 14) Geroulakos G, Nicolaides AN. Angiology 1994; 45 (6 Pt 2): 549-53
- 15) Belcaro G et al. Int J Microcirc 1995; 15 (Suppl 1): S45-9
- 16) Amato C. Angiology 1994; 45 (6 pt 2): 531-6
- 17) Guilhou JJ et al. Int J Microcirc 1997; 17 (Suppl 1): S 21-6
- 18) Widmer L et al. Int Angiology 1990; 9: 105-10
- 19) Parrado F, Buzzi A. Clin Drug Invest 1999; 18: 255-61
- 20) Layton AM et al. Lancet 1994; 344: 165-6
- 21) Mehta PP. Br Med J 1975; 3, 614-6
- 22) Berson I. Schweiz Rundsch Med Prax 1976; 65: 991-3
- 23) Gouny AM et al. J Mal Vasc 1999; 24: 214-20
Standpunkte und Meinungen
- Es gibt zu diesem Artikel keine Leserkommentare.
Copyright © 2024 Infomed-Verlags-AG
PK302
Gratisbuch bei einem Neuabo!
pharma-kritik abonnieren
-
Jahrgang 45 / 2023
Jahrgang 44 / 2022
Jahrgang 43 / 2021
Jahrgang 42 / 2020
Jahrgang 41 / 2019
Jahrgang 40 / 2018
Jahrgang 39 / 2017
Jahrgang 38 / 2016
Jahrgang 37 / 2015
Jahrgang 36 / 2014
Jahrgang 35 / 2013
Jahrgang 34 / 2012
Jahrgang 33 / 2011
Jahrgang 32 / 2010
Jahrgang 31 / 2009
Jahrgang 30 / 2008
Jahrgang 29 / 2007
Jahrgang 28 / 2006
Jahrgang 27 / 2005
Jahrgang 26 / 2004
Jahrgang 25 / 2003
Jahrgang 24 / 2002
Jahrgang 23 / 2001
Jahrgang 22 / 2000
Jahrgang 21 / 1999
Jahrgang 20 / 1998
Jahrgang 19 / 1997
Jahrgang 18 / 1996
Jahrgang 17 / 1995
Jahrgang 16 / 1994
Jahrgang 15 / 1993
Jahrgang 14 / 1992
Jahrgang 13 / 1991
Jahrgang 12 / 1990
Jahrgang 11 / 1989
Jahrgang 10 / 1988
Kennen Sie "100 wichtige Medikamente" schon?
Die Liste der 100 Medikamente sehen Sie auf der Startseite von 100 Medikamente.